【監管新時代倒數系列專題─2】

在美國食品藥物管理局(FDA)即將審視「生成式AI×心理健康醫療器材」的此刻,全球數位健康市場正快速重整。這是一場由心理健康照護缺口、臨床壓力、支付模式與文化變遷共同推動的需求浪潮。
世界衛生組織(WHO)估計,全球每8人就有1人受心理健康問題影響,但臨床資源缺口長期存在。以美國為例:
- 超過60%的心理疾病患者無法獲得足夠專業照護
- 精神科醫師平均等待看診時間高達6至12週
- 偏鄉、校園、職場更是「照護真空地帶」
同時,疫情後焦慮、憂鬱、自殺率上升,使心理照護成為全球醫療系統的「第一線缺口」。於是,生成式AI能做到兩件傳統體系做不到的事:
- 隨時可用——24小時不間斷
- 可大規模——每1個模型可同時服務上萬人
換句話說,它改變了供給端的物理極限。正因如此,心理健康被認為是 最先具備「AI大規模採用」條件的醫療場域。

產業格局已成形:誰在領跑?
生成式AI介入心理健康,已不只是理念,而是逐步走向臨床與真實使用場景。以下四家代表性業者,展示了不同市場定位與落地策略。
1.Woebot Health(美國)
定位:數位 CBT(認知行為治療)聊天式介入工具
核心特色:以「對話式治療」形式提供每日情緒調節、認知重評估等支持,而非單純提供資訊回答。Woebot是目前公開臨床研究最完整的AI心理健康新創之一。多篇隨機分派研究(Randomized Controlled Trials, RCT)顯示,使用者在短期內的焦慮與憂鬱症狀可觀察到下降。此外,團隊已在ClinicalTrials.gov 註冊並推進針對特定族群(如物質使用障礙)的臨床研究流程。
關鍵價值:積極走向「醫療器材/處方級數位治療」的路線,而非僅停留於健康 App。
2.Wysa(英國/全球)
定位:AI心理健康陪伴與壓力管理
核心市場策略:企業健康方案(Employee Wellness Programs)
核心特色:不是「治療替代」,而是「情緒陪伴×壓力減負×緩衝心理惡化風險」。它已在多個真實世界族群中完成實證研究,包括醫護人員、工作壓力族群與青少年心理支持。同時,Wysa與企業、保險端合作,將服務納入員工健康福利計畫(B2B2C模式)。
關鍵價值:不是臨床替代,而是心理健康照護鏈中的「前端守門人」。
3.Youper(美國)
定位:AI 情緒追蹤與自助式心理健康介入
核心特色:自我導向(self-guided),必要時串接真人心理師。Youper的研究顯示其在焦慮與憂鬱改善上具可接受性,但與前兩者不同,不強調「AI取代諮商」,而是提供日常情緒反思、行為練習與心理教育,必要時將使用者導向真人資源。
關鍵價值:「AI 為主,真人為後」的串接式照護模型,能有效擴大可及性。
4. 竹謙科技(Bamboo Technology,台灣)
定位:AI虛擬心理支持介面與在地化語言場景優化
核心差異點:本地語言、文化語境、臨床場域合作原型(pilot)。Bamboo Technology 以「在地語境×醫療院所協作」為路線,開發具備情緒辨識、語境回應與安全監控機制的虛擬心理支持介面,並與台灣多家醫院及照護單位合作進行試點與可行性評估。目前落地形式多為情緒支持與陪伴、心理衛教與壓力管理,以及護理與長照單位的高壓支持情境。
關鍵價值:強調「語言+文化+醫療現場」的本土化整合能力,而非直接複製國外模型。
值得注意的是,這些公司並非把ChatGPT包一層UI就上線,而是有共通特徵:
- 垂直語料庫(不同於通用語言模型)
- 臨床心理學治療架構(CBT / ACT / DBT)模組化
- 對高風險對話的中止與升級機制
換言之,這不是「會聊天的AI」,而是「可被醫療體系採用的AI」。

投資人真正看重什麼?不是技術,而是「可採用性」
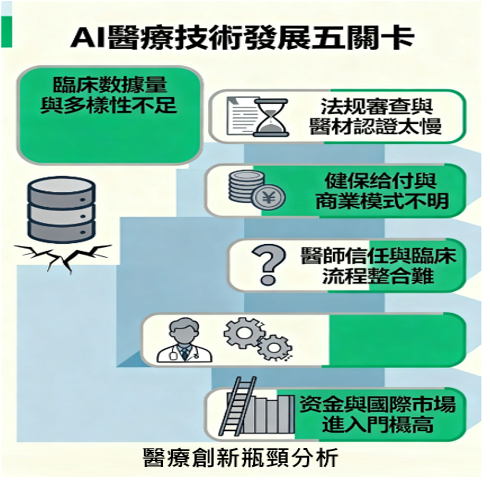
近兩年,醫療AI投資結構正快速重寫。投資人不再問:「你的模型能不能生成很自然的語句?」而是在問:「醫師願不願意把它放進臨床流程?」「誰會付錢?」「風險出現時,責任能否界定與管理?」
生成式AI在心理健康領域的競爭,不是拼模型分數,而是拼 落地能力。若要評估一家AI心理健康新創是否「值得投資」或「具醫療落地前景」,可以從三個可量化的核心面向切入:
1)臨床可採用性:醫師是否願意用?
這是最重要、卻也是最容易被忽略的指標。心理健康介入涉及治療責任與病患關係,如果臨床端不信任,產品再聰明都無法進入現場。關鍵評估問題在於,醫師是否將AI視為「輔助工具」,而非威脅?臨床流程是否因此變得更順暢,而不是更麻煩?
可量化指標:醫師採納率(Adoption Rate)=實際願意在日常臨床中使用並持續使用的醫師比例。
2)使用者安全性:是否能在高風險情境下「不犯錯」?
心理健康與一般疾病不同,介入過程中可能涉及自殺意念、情緒失控、創傷回溯等高風險情境。因此,重點不在「回答有多漂亮」,而是在危險時刻是否 能即時中止並切換到人工支援。
可量化指標:高風險對話中止率、安全審計紀錄、危機情境自動轉接真人成功率;本質是AI 能不能「知道自己不該再說下去」。
3)可付費場景:是否能形成可持續商業模型?
心理健康工具常面臨「大家覺得重要,但沒人願意付錢」的困境。所以真正的關鍵是有沒有成熟的付費途徑。以保險業為例,美國已有保險商將心理健康AI 介入納入「雇主健康計畫」補助項目(來源:KFF 2025 健康福利報告)。這意味著,AI心理健康服務不再只是自費市場,而正在進入「可報銷、可規模化」階段。
商業模式清楚後,競爭關鍵變成「誰率先掌握信任」
下一階段的勝負,不會由模型性能決定,而會由能不能與醫療流程對接?能不能被病患信任?能不能通過監管審查?這三者同時構成了可落地AI的護城河。這也是為何 FDA 在監管前瞻中,核心不是技術,而是 人類安全與信任體系。
產業正處在「爆發前的定錨期」。當監管框架清晰→新創能知道要補哪些證據→醫院開始有標準流程→保險開始出現支付試點→病患願意使用並形成黏著→產業就會出現拐點。我們現在正站在那個「拐點」的前夕。